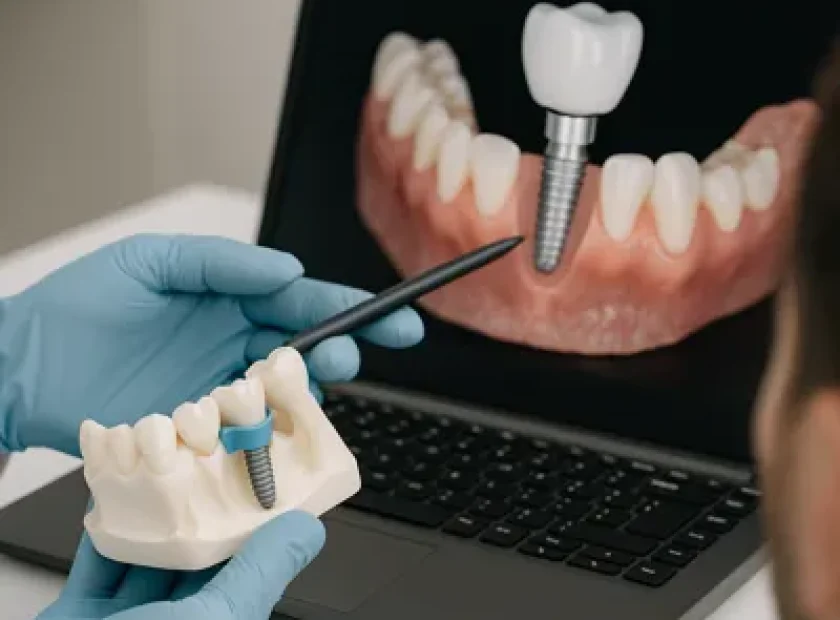
پوسیدگی دندان زیر روکش
پوسیدگی دندان زیر روکش از آن مشکلاتی است که معمولاً وقتی سراغش میرویم که کار از کار گذشته است. شاید شما هم همین حالا نگرانید، چون روکش دندانتان افتاده و وقتی برای چسباندن مجدد مراجعه کردید، دندانپزشک گفت: «زیرش پوسیده و دیگر نمیچسبد».
یا شاید هنوز روکش سر جایش است، اما هنگام جویدن احساس درد مبهم، فشار یا تیرکشیدن دارید، بوی بد دهان آزاردهنده شده یا لثهی اطراف روکش متورم است.
در چنین شرایطی ذهن هر بیمار پر از سؤال میشود:
آیا پوسیدگی پنهان زیر روکش دارم؟ میشود با عصبکشی یا اپیکو دندان را نجات داد؟ اگر ریشه عفونی شده باشد، باید دندان کشیده و ایمپلنت شود؟
در واقع، پوسیدگی ثانویه یا همان پوسیدگی پنهان زیر روکش زمانی رخ میدهد که لبهی روکش دندان دچار نشت میکرونی شود یا پوسیدگی قبلی بهطور کامل پاک نشده باشد.
با گذشت زمان، باکتریها از همین شکافهای بسیار ریز وارد میشوند، دندان از زیر تخریب میشود، و حتی ممکن است عفونت ریشه و آبسه دندانی ایجاد گردد.
بسیاری از بیماران تازه وقتی متوجه میشوند که دندانشان پوسیده، که روکش همراه با پست و پین جدا شده و چیزی از تاج باقی نمانده است.
در این مطلب، بهصورت دقیق و علمی بررسی میکنیم که چرا پوسیدگی دندان زیر روکش سرامیکی یا فلزی اتفاق میافتد، چه علائمی دارد، چطور با رادیوگرافی و معاینهی تخصصی تشخیص داده میشود و در چه مواردی میتوان با درمان ریشه (عصبکشی) یا جراحی اپیکو آن را نجات داد.
همچنین خواهیم گفت در چه شرایطی میزان تخریب بهقدری زیاد است که باید دندان کشیده و با ایمپلنت دندان جایگزین شود.
هدف، این است که پیش از پیشرفت پوسیدگی و تحلیل استخوان فک، بتوانید آگاهانه و در زمان مناسب، بهترین تصمیم را برای سلامت دهان و دندان خود بگیرید.
اگر میخواهید بدانید چرا بعضی دندانها حتی با وجود مراقبت و مسواکزدن دچار
پوسیدگی دندان زیر روکش میشوند، پیشنهاد میکنیم ابتدا مقالهی
پوسیدگی دندان
را بخوانید.
در آن صفحه دربارهی شروع پنهانی پوسیدگی، عوامل مؤثر و نشانههای اولیه توضیح داده شده؛
چیزهایی که دانستنشان کمک میکند بفهمید چرا گاهی روکش بهظاهر سالم، ناگهان دچار عفونت و آسیب ریشه میشود.
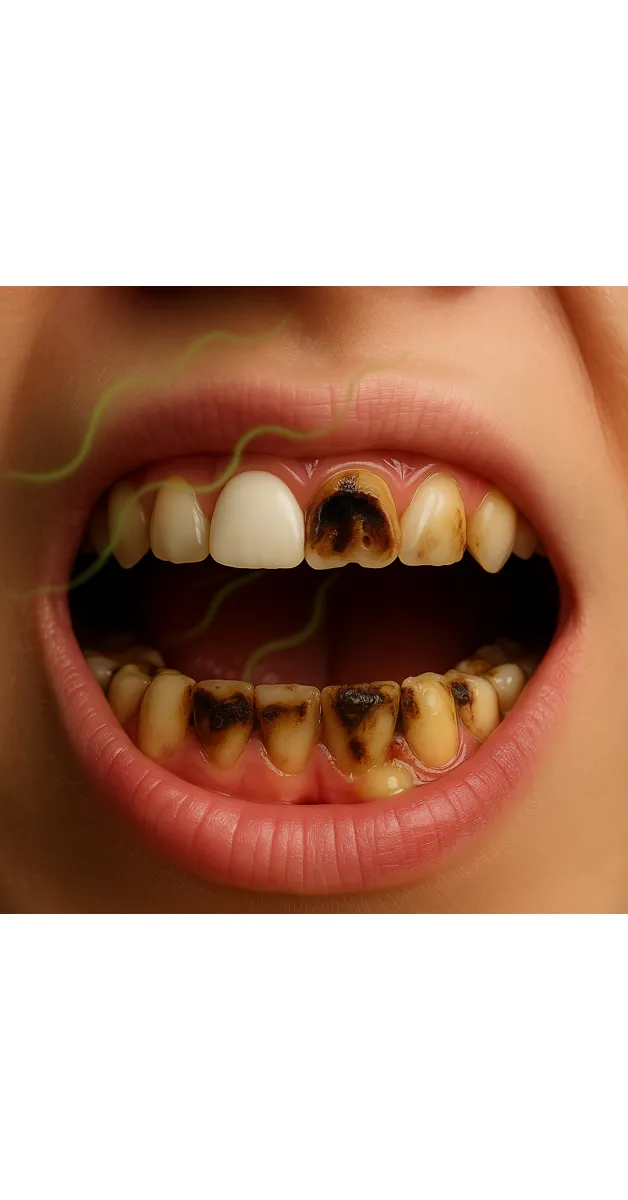
پوسیدگی دندان زیر روکش چیست؟
پوسیدگی دندان زیر روکش به وضعیتی گفته میشود که در آن، دندانی که قبلاً با روکش پوشانده شده، مجدداً از ناحیهی زیرین یا کنارهها دچار تخریب و پوسیدگی میشود.
در واقع، روکش فقط یک کلاهک محافظ است که روی تاج دندان قرار میگیرد و اگر لبههای آن دقیق و بدون نشتی نباشند یا پیش از نصب روکش، تمام پوسیدگیهای قبلی بهطور کامل برداشته نشده باشند، با گذشت زمان پوسیدگی ثانویه یا همان پوسیدگی پنهان زیر روکش شکل میگیرد.
در این حالت، باکتریها از طریق نشت میکرونی بین لبهی روکش و دندان نفوذ میکنند و از دید چشم پنهان، شروع به تجزیهی ساختار مینای دندان مینمایند.
به همین دلیل، بیمار تا مدتها متوجه هیچ علامتی نمیشود تا زمانی که روکش لق شود، بیفتد یا دندانپزشک هنگام معاینه اعلام کند که «زیر روکش پوسیده و دیگر قابل چسباندن نیست».
تفاوت اصلی پوسیدگی زیر روکش قدیمی با پوسیدگی معمولی این است که در حالت دوم، پوسیدگی از سطح قابل مشاهده آغاز میشود و با ترمیم قابل کنترل است؛ اما در حالت اول، پوسیدگی در ناحیهی پنهان زیر روکش گسترش پیدا کرده و اغلب باعث عفونت دندان روکششده، تخریب تاج دندان و حتی درگیری ریشه میشود.
در بسیاری از موارد، بیمار زمانی متوجه میشود که دندان آبسه کرده یا روکش همراه با پست بیرون آمده و چیزی از ساختار اصلی دندان باقی نمانده است.
اغلب بیماران تازه در همین مرحله به دندانپزشک مراجعه میکنند و میشنوند: «دیگر قابل چسباندن نیست، باید دندان کشیده شود.»
اینجاست که درمانهای تخصصی مانند درمان ریشه (عصبکشی مجدد) یا جراحی اپیکو (عمل جراحی انتهای ریشه برای پاکسازی عفونت و حذف بافتهای آلوده اطراف ریشه) بهعنوان آخرین تلاش برای حفظ دندان مطرح میشوند.
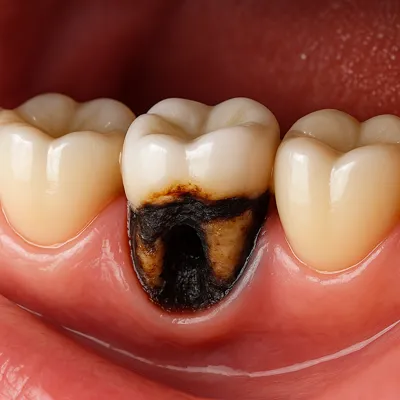
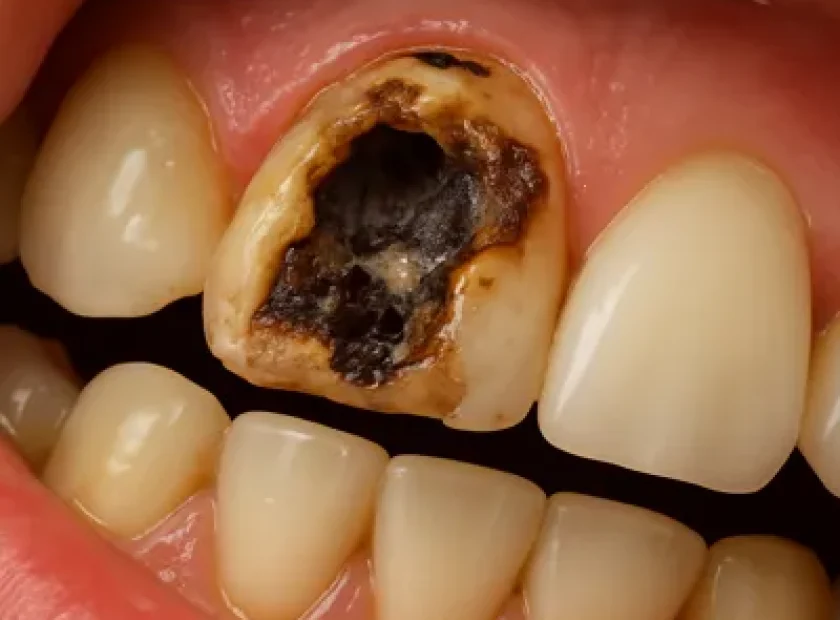
پوسیدگی عمیق زیر روکش دندان عقب و سیاهی ریشه
چرا دندان زیر روکش پوسیده میشود؟
باقیماندن پوسیدگی قبل از روکش
یکی از مهمترین دلایل پوسیدگی دندان زیر روکش این است که پیش از ساخت روکش، تمام بافتهای پوسیدهی دندان بهطور کامل برداشته نشده باشد.
اگر حتی بخش کوچکی از پوسیدگی زیر ترمیم، هسته یا در نواحی عمیق تاج باقی بماند، باکتریهای پوسیدگیزا در همان ناحیه فعال میمانند و بهتدریج ساختار دندان را از داخل تخریب میکنند.
این روند، یک پوسیدگی ثانویه یا همان پوسیدگی پنهان ایجاد میکند که بهدلیل پوشیده بودن با روکش، تا مدتها قابل مشاهده نیست.
در چنین شرایطی، بیمار ممکن است تا مدتها علامت واضحی نداشته باشد؛ اما بهمرور، پوسیدگی به عمق دندان و حتی ریشه میرسد و میتواند باعث عفونت دندان روکششده، درد هنگام جویدن و در نهایت، لقشدن یا افتادن روکش شود.
وقتی روکش میافتد و دندانپزشک آن ناحیه را معاینه میکند، اغلب با تخریب شدید تاج دندان و حفرههای عمیق مواجه میشود و به بیمار میگوید: «زیر روکش پوسیده، دیگر قابل چسباندن نیست».
در این مرحله ممکن است تنها راه، درمانهای پیچیده مانند عصبکشی مجدد، تقویت دندان با پست یا حتی کشیدن دندان باشد.
لبهی بلند یا ناصاف روکش و نشت میکرونی
روکش دندان باید مثل یک کلاهک دقیق، کاملاً با دندان زیرین تطابق داشته باشد. اگر لبهی روکش بلند، ناصاف یا ضخیم باشد، بین روکش و دندان، یک فضای ریز و نامحسوس ایجاد میشود که به آن نشت میکرونی گفته میشود.
در این فضا، پلاک میکروبی و ذرات غذایی بهراحتی گیر میکنند و باکتریهای پوسیدگیزا شروع به تولید اسید و تخریب تدریجی مینای دندان میکنند. این روند، یکی از شایعترین علل پوسیدگی زیر روکش قدیمی است.
در چنین موقعیتی، بهمرور جرمگرفتن کنار روکش، تغییر رنگ لبهی دندان و التهاب لثه اطراف روکش مشاهده میشود. لثهی ملتهب، قرمز و گاهی خونریزیکننده، تنها نشانهی مشکلات بافت نرم نیست؛ بلکه معمولاً خبر از تجمع پلاک میکروبی و شروع پوسیدگی در لبههای دندان زیر روکش میدهد.
اگر این وضعیت اصلاح نشود، پوسیدگی از ناحیهی لبه شروع شده و به سمت داخل دندان پیشرفت میکند و در نهایت میتواند منجر به درد، عفونت و حتی از دست رفتن دندان شود.
ضعف در رعایت بهداشت دهان و دندان
برخی افراد تصور میکنند دندانی که عصبکشی، ترمیم و روکش شده، دیگر «تمام شده» و نیاز چندانی به مراقبت و بهداشت ندارد؛ در حالیکه این نوع دندانها اتفاقاً به بهداشت ۱۰۰ برابر دقیقتر از یک دندان عادی نیاز دارند.
روکش، آسیبپذیری دندان را از بین نمیبرد؛ بلکه اگر اطراف آن خوب تمیز نشود، به محل تجمع پلاک میکروبی، گیر غذایی و رشد باکتریهای پوسیدگیزا تبدیل میشود.
مسواکزدن نامنظم، استفادهنکردن از نخ دندان و عدم توجه به پاکسازی ناحیهی بین دندانها، باعث جرمگرفتن کنار روکش، التهاب لثه اطراف روکش و در نهایت پوسیدگی دندان زیر روکش میشود.
این مشکل تنها یک بحث زیبایی نیست؛ گیر غذایی مداوم بین دندان و روکش، میتواند باعث بوی بد دهان، طعم ناخوشایند و حتی درد ناشی از گیر غذایی هنگام جویدن شود.
در اطراف روکش، استفاده از نخ دندان معمولی همیشه کافی نیست. به همین دلیل، دندانپزشکان اغلب استفاده از نخ دندان سوپر فلاس را توصیه میکنند.
سوپر فلاس نسبت به نخ دندان معمولی ضخیمتر است، بخش سفتتری در ابتدا دارد که کمک میکند نخ از زیر روکش یا بین دندانهای روکششده عبور کند و قسمت پفدار میانی آن برای تمیزکردن زیر پل و اطراف روکش بسیار مؤثر است.
این تفاوت باعث میشود پلاک میکروبی و باکتریهای پوسیدگیزا بهتر از اطراف روکش برداشته شوند و خطر پوسیدگی پنهان و التهاب لثه بهطور قابلتوجهی کاهش یابد.
رژیم غذایی پرقند و اسیدی
حتی اگر روکش بهخوبی ساخته شده باشد و بهداشت دهان هم تا حدی رعایت شود، یک رژیم غذایی پرقند و اسیدی میتواند بهتنهایی زمینهساز پوسیدگی دندان زیر روکش شود.
مصرف مکرر شیرینی، شکلات، بیسکویت، نوشابههای گازدار، آبمیوههای صنعتی و خوراکیهای چسبنده، قند و اسید فراوانی در محیط دهان فراهم میکند.
این مواد، سوخت اصلی باکتریهای پوسیدگیزا هستند که با تجزیهی قندها، اسید تولید و بهمرور، ساختار دندان را تخریب میکنند.
در ناحیهی زیر لبهی روکش یا در فضاهای ریز اطراف آن، پلاک میکروبی خیلی راحتتر تجمع پیدا میکند و شستوشوی طبیعی با بزاق دهان هم بهخوبی این نواحی را تمیز نمیکند.
وقتی مصرف مواد قندی بین وعدههای اصلی زیاد باشد، اسید تولید شده در این پلاک میکروبی، فرصت کافی برای حمله به مینای دندان و ایجاد پوسیدگی ثانویه پیدا میکند.
نتیجه این میشود که حتی بدون درد شدید اولیه، دندان زیر روکش بهآرامی تخریب میشود و بیمار زمانی متوجه میشود که یا روکش افتاده، یا درد و عفونت ریشه ظاهر شده است.

پوسیدگی شدید دندان جلو زیر روکش هنگام خوردن قند و لواشک
ساییدگی سیمان و گذشت زمان
هیچ روکشی دائمی و ابدی نیست. با گذشت سالها، سیمان دندانپزشکی که روکش را به دندان میچسباند، بهتدریج دچار ساییدگی و حلشدن میشود.
این فرسایش، میتواند باعث ایجاد فضاهای میکروسکوپی بین روکش و دندان گردد؛ همان نشت میکرونی که زمینهساز تجمع پلاک میکروبی، گیر غذایی و شروع پوسیدگی زیر روکش قدیمی است.
در روکشهای قدیمی، بیمار ممکن است ابتدا فقط لقی خفیف روکش، احساس حرکت هنگام جویدن یا تغییر مختصر در نحوهی قرارگرفتن دندانها روی هم را حس کند. بهدنبال آن، جرمگرفتن کنار روکش، تغییر رنگ لبهی لثه و التهاب لثه اطراف روکش ظاهر میشود.
اگر در این مرحله به دندانپزشک مراجعه نشود، باکتریهای پوسیدگیزا در این ناحیه فعال میمانند و بهتدریج تاج دندان را از زیر تخریب میکنند. در نهایت ممکن است روکش بهطور کامل بیفتد و دندان زیر آن به حدی پوسیده شده باشد که امکان ترمیم و چسباندن مجدد وجود نداشته باشد.
به همین دلیل، حتی اگر هیچگونه درد یا علامت واضحی ندارید، معاینهی دورهای روکشها و بررسی وضعیت سیمان، لبهها و لثهی اطراف، نقش مهمی در پیشگیری از پوسیدگی پنهان زیر روکش و حفظ طولانیمدت دندانهای روکششده دارد.
علائم پوسیدگی دندان زیر روکش
شناخت زودهنگام پوسیدگی دندان زیر روکش کمک میکند قبل از گسترش عفونت و از بین رفتن ریشه، بتوان دندان را نجات داد. مهمترین علائم بالینی که نباید نادیده گرفته شوند:
-
درد هنگام جویدن یا گاز زدن
درد فشارنده یا تیرکشنده موقع گاز زدن روی دندان روکششده، میتواند نشانهی التهاب پالپ، عفونت ریشه یا آغاز آبسه دندانی باشد. -
حساسیت به سرد و گرم در دندان روکششده
درد کوتاه یا کشدار هنگام خوردن مایعات سرد و گرم، معمولاً بهدلیل پوسیدگی پنهان، پوسیدگی ثانویه یا نشت میکرونی در لبهی روکش است که اجازه میدهد محرکها به عاج و ریشه برسند. -
بوی بد دهان و مزهی بد دائمی
گیر غذایی و تجمع پلاک میکروبی در حاشیهی روکش، محیطی ایدهآل برای باکتریهای پوسیدگیزا ایجاد میکند و باعث بوی بد دهان، طعم فلزی یا تلخ و حس «چرک» در ناحیهی دندان روکششده میشود. -
تورم و التهاب لثه اطراف روکش
قرمزی، تورم، خونریزی هنگام مسواک یا نخ دندان و احساس فشار در لثهی اطراف روکش میتواند نشانهی التهاب لثه، تجمع جرم و شروع عفونت اطراف ریشه باشد که در ادامه ممکن است به عفونت مزمن و تخریب استخوان منجر شود. -
لقشدن یا افتادن روکش
وقتی سیمان زیر روکش بهدلیل پوسیدگی، نشت میکرونی یا تخریب تاج دندان تضعیف میشود، روکش لق میگردد یا کاملاً میافتد؛ در این حالت معمولاً زیر آن با دندانی بهشدت تخریبشده و گاهی درگیر عفونت مواجه میشویم. -
ایجاد آبسه، عفونت و درد ضرباندار در ناحیهی ریشه
درد عمیق و ضرباندار، تورم موضعی یا منتشر، ترشح چرک، لمس دردناک دندان و گاهی تب، علائم آبسه دندانی، عفونت ریشه و عفونت اطراف ریشه هستند. در تصویربرداری ممکن است گرانولوم یا کیست اپیکال در انتهای ریشه دیده شود که نشاندهندهی پیشرفت شدید پوسیدگی دندان زیر روکش و درگیری استخوان فک است.
نکتهی مهم:
مشاهدهی یک نوار یا خط سیاه در حاشیهی لثه، در روکشهای فلزی–سرامیکی (PFM) معمولاً بهدلیل رنگ فلز زیر روکش است و بهتنهایی نشانهی پوسیدگی نیست.
در روکشهای تمامسرامیک یا زیرکونیا، چون زیرسازه نیز سرامیکی است، این حاشیهی تیره دیده نمیشود؛ بنابراین قضاوت دربارهی وجود یا عدم وجود پوسیدگی فقط بر اساس تغییر رنگ لبهی روکش، کار درستی نیست و حتماً باید با معاینه و رادیوگرافی تکمیل شود.

بوی بد دهان و پوسیدگی دندان روکششده در ناحیه لثه
تشخیص پوسیدگی دندان زیر روکش چگونه انجام میشود؟
وقتی روکش لق میشود، بوی بد دهان دارید یا دردی مبهم زیر روکش حس میکنید، طبیعی است نگران باشید که پوسیدگی دندان زیر روکش دارید.
این مشکل با معاینه ساده در آینه مشخص نمیشود و فقط دندانپزشک میتواند با روشهای تخصصی آن را تشخیص دهد.
معاینهی بالینی و بررسی لبهی روکش
در اولین قدم، دندانپزشک با پروب دندانی، لبههای روکش و لثهی اطراف را بررسی میکند. هرگونه نشت میکرونی، تغییر رنگ لبه، التهاب لثه یا گیر غذایی میتواند نشانهی پوسیدگی پنهان باشد. گاهی بیمار میگوید روکش هنگام مسواکزدن بوی بد میدهد یا حس لق شدن دارد که همین سرنخ مهمی برای شروع بررسی است.
رادیوگرافی دندان روکششده
اگر شک به پوسیدگی تأیید شود، عکس رادیوگرافی بایتوینگ یا پریاپیکال گرفته میشود تا پوسیدگی زیر روکش، عفونت ریشه یا تحلیل استخوان فک مشخص شود. در این عکسها، نواحی پوسیده به شکل سایههای تیره دیده میشوند و میزان پیشرفت پوسیدگی قابلتشخیص است.
نقش CBCT در موارد پیچیده
در مواردی که درد ادامهدار است اما پوسیدگی روی عکس معمولی مشخص نمیشود، از سیتیاسکن دندانی (CBCT) استفاده میشود. این روش سهبعدی، حتی ترکهای ریشه، گرانولوم و درگیری سینوس فک بالا را نشان میدهد و به دندانپزشک کمک میکند تصمیم بگیرد آیا با درمان ریشه میشود دندان را حفظ کرد یا باید کشیده و ایمپلنت شود.
اگر علائمی مثل درد، بوی بد یا التهاب دارید، سریع برای بررسی مراجعه کنید؛ چون تشخیص زودهنگام پوسیدگی دندان زیر روکش شانس حفظ دندان و جلوگیری از عفونت مزمن را چند برابر میکند.
پوسیدگی دندان زیر روکش
| وضعیت | علامت اصلی | کار الان |
|---|---|---|
| روکش سالم | بدون درد، فقط حساسیت گاهی | معاینه ششماهه و جرمگیری |
| شک به پوسیدگی | درد هنگام جویدن، گیر غذایی | ویزیت فوری + رادیوگرافی |
| پوسیدگی متوسط | درد طولانی، بوی بد دهان | درمان ریشه و روکش جدید |
| عفونت ریشه | درد ضرباندار، آبسه | عصبکشی مجدد یا اپیکو |
| دندان غیرقابلنگهداری | روکش افتاده، دندان خرد شده | کشیدن دندان و ایمپلنت |
درمان پوسیدگی دندان زیر روکش؛ از ترمیم تا ایمپلنت
درمان پوسیدگی دندان زیر روکش بستگی به میزان تخریب دندان، وضعیت ریشه و نوع روکش دارد. هدف اصلی، حفظ دندان تا حد ممکن و جلوگیری از عفونت و تحلیل استخوان است.
پوسیدگی دندان زیر روکش خفیف قابل استفاده
اگر پوسیدگی سطحی باشد و بخش زیادی از تاج باقی مانده باشد، دندانپزشک میتواند روکش را بردارد، پوسیدگی را کاملاً تمیز و ترمیم کند و در صورت سالم بودن ساختار، همان روکش را دوباره بچسباند. این روش تنها زمانی ممکن است که دندان هنوز استحکام کافی داشته باشد و ریشه درگیر نشده باشد.
پوسیدگی دندان زیر روکش متوسط تا شدید، ولی دندان قابل بازسازی
اگر پوسیدگی گستردهتر باشد ولی ریشه سالم بماند، ابتدا درمان ریشه (عصبکشی) انجام میشود. سپس دندان با پست و کور (فایبر یا فلزی) تقویت شده و روکش جدید سرامیکی یا زیرکونیا ساخته میشود تا دوام طولانیتری داشته باشد.
در مواردی که قبلاً عصبکشی شده، معمولاً عصبکشی مجدد و تعویض روکش کفایت میکند، به شرط آنکه ریشه عفونی نباشد.
پوسیدگی دندان زیر روکش همراه با عفونت ریشه و انتهای ریشه
وقتی پوسیدگی به عفونت، آبسه، تورم یا فیستول لثه منجر شود، درمان با عصبکشی مجدد (ریتریتمنت) شروع میشود.
اگر عفونت در انتهای ریشه باقی بماند، جراحی اپیکو (عمل جراحی انتهای ریشه برای پاکسازی عفونت) انجام میشود. هدف در این مرحله، حفظ دندان طبیعی در فک و جلوگیری از تحلیل استخوان است.
زمانی که دندان دیگر قابل نگهداری نیست
در بعضی موارد، شدت پوسیدگی دندان زیر روکش بهقدری زیاد است که دندان از پایه تخریب شده، ریشه ترک خورده یا استخوان تحلیل رفته است. وقتی روکش همراه با پست بیرون میآید و چیزی از دندان باقی نمیماند، کشیدن دندان اجتنابناپذیر میشود.
در این حالت، جایگزینی با ایمپلنت دندان، بریج یا پروتز متحرک بهترین راه است. دندانپزشک پیشنهاد ایمپلنت را برای سود مالی نمیدهد، بلکه برای حفظ استخوان فک و اطمینان از پایداری درمان بلندمدت است.
انتخاب روش درمان، بهموقع مراجعه و همکاری بیمار بستگی دارد. درمان زودهنگام، از کشیدن دندان جلوگیری کرده و عمر دندانهای روکششده را افزایش میدهد.
خیلی از بیماران وقتی میشنوند «زیر روکش دندانشان پوسیده است»، نمیدانند باید دندان را حفظ کنند یا بکِشند. در چنین مواقعی، پرسیدن نظر دوم از متخصصی که هر روز با موارد مشابه سروکار دارد، میتواند تصمیمگیری را راحتتر کند.
کلینیک دکتر کیهان کندری در قلب تهران، خیابان ولیعصر، خیابان عباسپور، توانیرف، روبهروی بیمارستان دی،
ساختمان پزشکان ۱۸، طبقه اول واقع شده است.
گاهی فقط یک تماس کوتاه میتواند مسیر درمان را روشن کند.
تماس شما مستقیماً در پذیرش کلینیک ثبت میشود و مشاوران دندانپزشکی پاسخ اولیهی شما را ارائه میدهند.
نگهداشتن دندان یا کشیدن و ایمپلنت؟ تصمیم درست در پوسیدگی دندان زیر روکش
وقتی پوسیدگی دندان زیر روکش شدید میشود، تصمیم بین نگهداشتن یا کشیدن دندان، دغدغهی اصلی بیمار است.
دندانپزشک با بررسی دقیق چند معیار تصمیم میگیرد: طول و شکل ریشه، سلامت استخوان اطراف ریشه، میزان تخریب تاج، محل دندان (جلویی یا آسیای بزرگ) و اینکه آیا ترک یا شکستگی ریشه وجود دارد یا نه.
اگر ریشه سالم باشد و استخوان فک تحلیل نرفته باشد، معمولاً طرح درمان محافظهکارانه شامل عصبکشی یا جراحی اپیکو و ساخت روکش جدید انجام میشود. در این شرایط، پیشآگهی دندان خوب است و با مراقبت صحیح، دوام درمان طولانی خواهد بود.
اما زمانی که تاج کاملاً تخریب شده، ریشه ترک خورده یا عفونت مزمن استخوان را درگیر کرده است، نگهداشتن دندان منطقی نیست. در این حالت، کشیدن دندان و جایگزینی با ایمپلنت دندان بهترین و طرح درمان قطعی محسوب میشود، زیرا از تکرار عفونت و هزینههای مکرر جلوگیری میکند و استحکام فک حفظ میشود.
تصمیم نهایی باید بر پایهی ارزیابی علمی و هدفی باشد که دوام، سلامت و عملکرد دندان را برای سالها تضمین کند؛ نه صرفاً احساس ترس از کشیدن یا هزینهی ایمپلنت. تشخیص زودهنگام پوسیدگی دندان زیر روکش کمک میکند هنوز شانس انتخاب درمان محافظهکارانه را از دست ندهید.
عوارض بیتوجهی به پوسیدگی دندان زیر روکش
بیتوجهی به پوسیدگی دندان زیر روکش نهتنها باعث درد و لقشدن روکش میشود، بلکه میتواند عفونتی ایجاد کند که سلامت کل فک و حتی بدن را تهدید کند. در ادامه، عوارض جدی این بیتوجهی را میخوانید:
-
پیشرفت عفونت و تشکیل آبسه دندانی و صورت
وقتی عفونت ریشه یا عفونت اطراف ریشه درمان نشود، باکتریها گسترش پیدا میکنند و عفونت مزمن به نواحی مجاور میرسد. در فک بالا ممکن است تا ناحیهی چشم گسترش یافته و باعث سینوزیت دندانی شود؛ در فک پایین هم خطر تورم و حتی انسداد راه تنفسی (احساس خفگی) وجود دارد. -
گسترش التهاب و تحلیل استخوان فک
تأخیر در درمان باعث میشود التهاب به استخوان اطراف ریشه برسد. در نتیجه، استخوان دچار تحلیل استخوان فک میشود و پشتیبانی از ریشه از بین میرود؛ این وضعیت نهتنها درمان ریشه یا جراحی اپیکو (برداشتن انتهای ریشه برای پاکسازی عفونت) را دشوار میکند، بلکه پیشآگهی دندان را بهشدت کاهش میدهد. -
مشکلتر شدن درمانهای بعدی و افزایش هزینهها
هرچه پوسیدگی پنهان و عفونت ریشه طولانیتر بماند، انجام عصبکشی مجدد، درمان ریشه یا اپیکو سختتر و پرهزینهتر میشود. دندانپزشک مجبور است درمانهای پیچیدهتری برای پاکسازی عفونت و بازسازی استخوان انجام دهد که نیازمند زمان، بیحسیهای متعدد و جلسات درمانی بیشتر است. -
از دست رفتن دندان و دشواری در کاشت ایمپلنت دندان
وقتی پوسیدگی دندان زیر روکش به مرحلهی نهایی برسد، دندان بهکلی از بین میرود و دیگر قابل نگهداری نیست. در این حالت، باید دندان کشیده شود و برای جایگزینی، ایمپلنت دندان، بریج یا پروتز متحرک استفاده شود. اما چون استخوان در اثر عفونت مزمن تحلیل رفته، گاهی حتی برای ایمپلنت هم نیاز به پیوند استخوان یا سینوسلیفت پیدا میشود که درمان را دشوارتر و گرانتر میکند. -
افزایش خطر عفونت سینوس و گسترش به سایر نواحی
در دندانهای فک بالا، پیشرفت عفونت ممکن است موجب درگیری سینوس فک بالا (سینوزیت دندانی) شود و با علائمی مثل درد اطراف چشم، احساس فشار در صورت و سردرد همراه باشد. در فک پایین نیز، در موارد شدید، عفونت میتواند به بافتهای نرم گردن گسترش پیدا کند و حتی تنفس را مختل کند.
در نهایت، بیتوجهی به پوسیدگی دندان زیر روکش یعنی چند برابر شدن هزینه و پیچیدگی درمان. گاهی اگر در همان ابتدا فقط با یک جراحی کوچک اپیکو و پاکسازی عفونت میشد دندان را حفظ کرد، با تأخیر، بیمار مجبور میشود دندان را بکشد، ایمپلنت کند و هزینههای سنگینی برای درمان عفونت و بازسازی استخوان بپردازد. درمان زودهنگام، هم دندان شما را نجات میدهد، هم از گسترش عفونت جلوگیری میکند.
پیشگیری از پوسیدگی دندان زیر روکش جدید
اگر همین حالا برای روکش جدید اقدام میکنید، میتوانید با چند کار ساده، احتمال پوسیدگی دندان زیر روکش را به حداقل برسانید و عمر دندان روکششده را طولانی کنید.
-
بهداشت روزانهی دقیق: مسواکزدن صحیح با خمیر دندان حاوی فلوراید، استفادهی روزانه از نخ دندان (بهویژه نخ دندان سوپرفلاس در اطراف روکش) و در صورت توصیهی دندانپزشک، دهانشویهی فلوراید یا ضدباکتری، برای کنترل پلاک و پیشگیری از پوسیدگی ضروری است.
-
مراقبت از دندان روکششده در طولانیمدت: معاینهی دورهای هر ۶ ماه، همراه با جرمگیری حرفهای و بررسی لبههای روکش، کمک میکند هرگونه نشت، التهاب لثه یا شروع پوسیدگی دندان زیر روکش، زود تشخیص داده شود.
-
کیفیت روکش و دقت کار دندانپزشک: لبهی دقیق روکش، تنظیم صحیح تماسها با دندانهای مجاور و استفاده از مواد باکیفیت (مثلاً روکشهای سرامیکی یا زیرکونیا) نقش مهمی در مراقبت از دندان روکششده و کاهش خطر پوسیدگی دندان زیر روکش دارند.
با ترکیب یک کار دقیق دندانپزشکی و رعایت منظم بهداشت دهان، احتمال نیاز به درمانهای پیچیده و پرهزینه در آینده به حداقل میرسد.
جمعبندی پوسیدگی دندان زیر روکش
در اغلب موارد، پوسیدگی دندان زیر روکش یک پوسیدگی پنهان و همان پوسیدگی ثانویه است که تا وقتی به عفونت ریشه، آبسه دندانی، درد، حساسیت، بوی بد دهان، التهاب لثه کنار روکش یا افتادن روکش نرسد، خودش را واضح نشان نمیدهد.
اگر چنین علائمی دارید، باید بدانید که با مراجعهی بهموقع، معمولاً میشود با درمان ریشه، عصبکشی دندان روکششده و در صورت لزوم جراحی اپیکو دندان را حفظ کرد و جلوی گسترش عفونت دندان روکششده و تحلیل استخوان را گرفت.
اما وقتی تخریب شدید است یا ریشه درگیر شده، اصرار به نگهداشتن دندان فقط عفونت و هزینهی شما را بیشتر میکند و در این مرحله، کشیدن دندان و جایگزینی با ایمپلنت دندان یک تصمیم علمی و منطقی برای حفظ سلامت فک و جلوگیری از عود عفونت است.
خلاصه اینکه در مواجهه با هر نشانهای از پوسیدگی زیر روکش دندان، بهترین کار این است که تعلل نکنید، از دندانپزشک بخواهید پیشآگهی دندان را صادقانه بگوید و بر اساس آن بین یک طرح درمان محافظهکارانه برای حفظ دندان یا تصمیم قطعی برای کشیدن و ایمپلنت، آگاهانه انتخاب کنید.
پرسشهای متداول درباره پوسیدگی دندان زیر روکش
آیا پوسیدگی دندان زیر روکش قابل درمان است؟
بله، در مراحل اولیه، پوسیدگی دندان زیر روکش معمولاً با برداشتن روکش، پاکسازی پوسیدگی و ترمیم مجدد قابل درمان است. اگر پوسیدگی به ریشه نرسیده باشد، نیازی به کشیدن دندان نیست و با درمان ریشه و روکش جدید، میتوان آن را حفظ کرد.
چرا دندان روکششدهام با وجود نداشتن سوراخ، درد میکند؟
درد بدون سوراخ ظاهری معمولاً به دلیل پوسیدگی پنهان، نشت میکرونی یا التهاب ریشه است. باکتریها از شکافهای بسیار ریز بین دندان و روکش عبور کرده و موجب عفونت ریشه یا حساسیت میشوند.
آیا همیشه برای درمان پوسیدگی دندان زیر روکش باید روکش برداشته شود؟
در بیشتر موارد بله، چون پوسیدگی زیر روکش با چشم دیده نمیشود و باید برای پاکسازی کامل، روکش جدا شود. گاهی در موارد خاص، اگر فقط بخش کوچکی از ریشه درگیر باشد، میتوان با درمان ریشه از روی روکش مشکل را موقتاً کنترل کرد.
اگر پوسیدگی زیر روکش خیلی شدید باشد، حتماً باید دندان را بکشم؟
نه همیشه، ولی اگر پوسیدگی دندان زیر روکش ثانویه تا ریشه و استخوان گسترش یافته یا دندان کاملاً تخریب شده باشد، احتمالاً کشیدن و ایمپلنت دندان بهترین گزینه است. در غیر این صورت، با جراحی اپیکو میتوان دندان را حفظ کرد.
آیا میشود از روی روکش، عصبکشی انجام داد؟
در بعضی موارد، بله. اگر روکش چسبندگی خوبی داشته باشد و محل ریشه مشخص باشد، دندانپزشک میتواند بدون برداشتن روکش، عصبکشی از روی روکش را انجام دهد. اما این روش موقتی است و در بلندمدت، بهتر است روکش تعویض شود.
هزینهی درمان پوسیدگی دندان زیر روکش بیشتر است یا کشیدن و ایمپلنت؟
اگر پوسیدگی زود تشخیص داده شود، هزینهی درمان ریشه و تعویض روکش کمتر از کشیدن و ایمپلنت است. اما در موارد پیشرفته که نیاز به درمان عفونت، پیوند استخوان یا ایمپلنت دندان وجود دارد، هزینهها بهمراتب بالاتر میرود.
اگر روکش همراه با پست بیرون بیاید، باز هم میشود دندان را نجات داد؟
در برخی شرایط بله، بهویژه اگر ریشه ترک نخورده باشد. دندانپزشک با رادیوگرافی و بررسی ریشه تصمیم میگیرد که آیا امکان بازسازی دندان با پست فایبر یا فلزی و روکش جدید وجود دارد یا باید دندان کشیده و با ایمپلنت جایگزین شود.
تشخیص زودهنگام پوسیدگی دندان زیر روکش بهترین راه برای جلوگیری از عفونت ریشه، درمانهای پرهزینه و از دست رفتن دندان است.